Ретиношизис сетчатки
{banner_novyy-sverhu}
Ретиношизис – это патологическое заболевание сетчатки глаза, которое представляет собой разделение ретинальных слоев на наружный и внутренний. Причина заболевания заключается в нарушении кровообращения в сетчатой оболочке. На начальной стадии заболевание практически никак не проявляется. Симптомы начинают беспокоить человека только при осложнениях. Больной жалуется на снижение остроты зрения и сужение поля зрения. Диагностировать болезнь помогает визометрия, тонометрия и офтальмоскопия, а также УЗИ глаза, электроретинография, флюоресцентная ангиография и оптическая когерентная томография. Как правило, врачи больше склоняются к консервативному лечению, но при осложнениях может быть лазерное или хирургическое вмешательство.
Ретиношизис – это, проще говоря, расслоение сетчатки глаза из-за жидкости, которая скапливается между слоями. Термин был введен в 1935 году. Заболевание появляется в связи с пороком развития ретинальной оболочки или с дистрофическим изменением. В России болезнь наблюдается чаще всего у жителей старше 40 лет. Также патология может передаться по наследству. В таком случае она чаще всего проявляется до 10 лет.
Заболевание делится на несколько категорий:- Кистозная дегенерация.
- Складки сетчатой оболочки.
- Разрывы.
- Отслойка.
- Патология в структуре стекловидного тела.
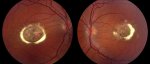
Поскольку кровообращение в сетчатке нарушается, образуются кисты. Они в свою очередь сливаются в большую кисту, которая разделяет сетчатую область на слои. Из-за этого и происходит расслоение.
В международной классификации болезней МКБ–10 Ретиношизис сетчатки имеет код H33.0.
Классификация ретиношизиса сетчатки
В практической офтальмологии ретиношизис сетчатки классифицируется по Багдасаровой и разделяется на три стадии:
- Первая стадия – сетчатка начинает медленно расщепляться, происходит элевация сосудов и образуется интраретинальная жидкость.
- Вторая стадия – сетчатка активно расщепляется. Зона поражения не имеет четкой границы. Начинают образовываться небольшие кисты между слоев сетчатки.
- Третья стадия – поражение занимает значительную часть сетчатки. Кисты увеличиваются, из-за чего полость сетчатки разрывается. Патология может привести к отграничению отслойки ретины.
Причины возникновения ретиношизиса сетчатки
В основе появления болезни входит нарушение кровотока в сетчатке глаза. В связи с этим возникает кистозная дегенерация. Появившиеся кисты сливаются в единую большую кисту, из-за чего расслаивается сетчатка.
По классификации Мадьярова ретиношизис сетчатки имеет три причины возникновения:- Первая причина – дегенеративный ретиношизис. Это приобретенное форма болезни. Как правило, проявляется у людей после 40 лет. Форма заболевания может быть как типичной, так и ретикулярной. Во втором случае кисты имеют большой размер в ретине.
- Вторая причина – наследственность. В этом случае может произойти сцепление с Х-хромосомой, передаваться рецессивным или аутосомно-доминантным способом. Достаточно редко симптомы могут свидетельствовать о заболевании Гольдмана-Фавре или Вагнера.
- Третья причина – вторичный ретиношизис. Развивается при сосудистом заболевании глаза, воспалительных процессах, после травмы глаза, при онкологии и при воздействии некоторых лекарств.
Симптомы ретиношизиса сетчатки
Симптомы ретиношизиса сетчатки глаза появляются в зависимости от причины появления болезни. К примеру, при дегенеративном ретиношизисе заболевание протекает без особых проявлений. Обычно заболевание выявляется случайно после осмотра у врача. Изменяется крайняя нижневисочная периферия и образуются мелкие кисты. Только при возникновении отслойки сетчатки начинает снижаться зрение, искажаются границы предметов и появляются вспышки в глазах.
Наследственный ретиношизис выявляется чаще всего с 7 до 9 лет. Прежде всего, поражается макулярная область, из-за чего больной жалуется на ухудшение зрения. Например, становится трудно читать и писать. Повреждение образовывается возле клеток Мюллера, что приводит к отслоению нервных волокон от сетчатки. Чаще всего нарушение локализуется в нижневисочной части. Появляются большие кисты овальной формы и отслойка сетчатки глаза.
Вторичный ретиношизис выступает в виде осложнения иных заболеваний глаза. Например, происходит обширное отслоение сетчатой области, кровоизлияние в разные отделы глаза, в том числе под ретины или в саму кисту.
Диагностика ретиношизиса сетчатки
После жалоб пациента начинается диагностика ретиношизиса сетчатки.
Для постановки диагноза обычно проводят:- Визометрия: определяют остаточную остроту зрения.
- Периметрия: оценивают границы поля зрения.
- Тонометрия: измеряют ВГД.
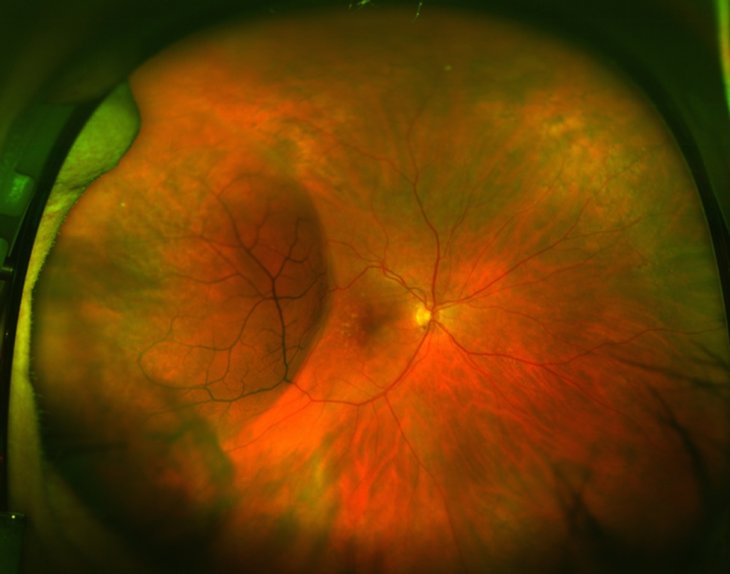
- Офтальмоскопия: осматривают глазное дно с помощью офтальмоскопа.
- УЗИ глазного яблока, если имеется подозрение на ретиношизис.
- Электроретинография.
- ФАГ – флуоресцентная ангиография сосудов сетчатки.
- ОКТ – оптическая когерентная томография.
- Молекулярно-генетический тест.
Дополнительные способы выявления болезни помогают поставить точный диагноз и получить полную картину о нарушениях глаза. Благодаря обследованию врач может определить размер кисты и отслойку сетчатки. Если у человека выявляют еще какие-либо заболевания, то его отправляют к соответствующему специалисту.
{banner_gorizontalnyy2}Лечение ретиношизиса сетчатки
Как правило, врачи стараются проводить консервативное лечение. Однако не всегда оно может оказаться действенным. Иногда приходится прибегать к лазерному или хирургическому вмешательству. Однако, как правило, лечение ретиношизиса сетчатки проходит в комплексе, поскольку только медикаменты или хирургия не дадут положительных результатов.
Медикаментозный способ
Медикаментозный способ относится к консервативной терапии. Она способствует улучшению микроциркуляции, восстановлению обменных процессов в глазе. Лечение обеспечивает профилактику заболевания. Обычно врач рекомендует принимать витамины, выписывает антиоксидантные лекарства. Также сюда включают ноотропную терапию. Длительность приема препаратов устанавливает врач.
Пациенту выписывают следующие медикаменты:- Ноотропные средства: ноотропил, холин-альфосцерат, церебролизин и другие препараты.
- Витамины В и Е.
- Таблетки метаболического ряда: милдронат, эссенциале и другие.
- Если больной жалуется на спазмы мышц, то прописывают баклофен или сирдалуд.
- Если отмечается поражение периферических нервов, то рекомендуют принимать фосфаден или ретаболил.
- При непроизвольных движениях выписывают тиаприд, циклодол или клоназепам.
- Дополнительным лечением является массаж, леченая физкультура электростимуляция мышц.
Лечение лазером
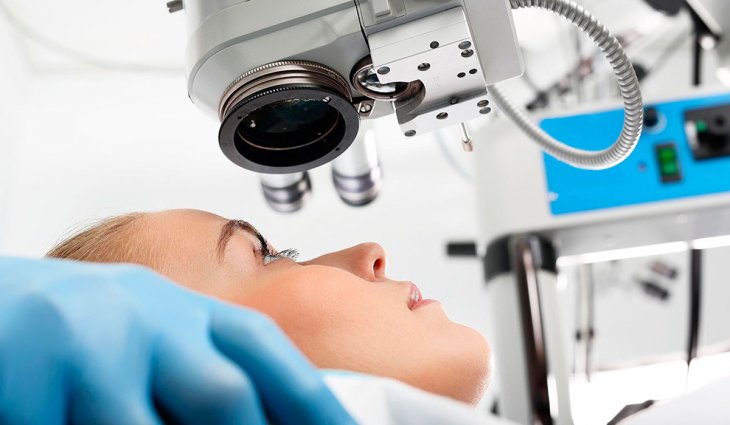
Лазерную терапию применяют для того чтобы заболевание не прогрессировало дальше. Такой метод помогает срастить ткань между сетчаткой и сосудами. Применяется обычно при хориоидальной или периферической дистрофии. Также лазер назначают при патологическом состоянии сетчатки (болезни сосудов глаза, опухоль). Еще одним показанием к лечению лазером является ангиоматоз.
Такая процедура имеет ряд преимуществ:- Лазер не доставляет боли и является бескровным методом вмешательства.
- Выступает в качестве профилактики изменений сетчатки глаза и ретиношизиса.
- Минимизирует любые осложнения.
- Важные органы человека при проведении процедуры испытывают небольшую нагрузку.
- Быстрое восстановление.
При лазерной терапии не нужно длительное время лежать под рукой врача и находиться в больнице. Сама процедура занимает не больше 20 минут, после чего пациента отправляют домой. Во время лечения лазером врач применяет линзу, которая попадает в самую глубину глазного яблока. Саму процедуру проводят под микроскопом.Лазерное лечение дает хороший результат при минимальном вреде пациенту.
Экстрасклеральное пломбирование
Этот метод выступает как пломбирование склеры. Операцию проводят только в том случае, если наблюдается отслойка сетчатки. Вмешательство предполагает собой сдавливание сетчатой оболочки с помощью жгута. Хирург закрепляет пломбу на месте разрыва.
Стоит отметить, что экстрасклеральное пломбирование имеет осложнения в виде макулярного фиброза, атрофии сетчатки, отторжения пломбы и другие. Также у операции есть противопоказания, в которые входит гемофтальм или дистрофическое изменение стекловидного тела. Если у пациента наблюдается дистрофическое изменение, то здесь необходим индивидуальный подход. Это не является категорическим противопоказанием. Нужно лишь узнать, нужно ли ограничить пломбу по функциональности.
Операцию проводят с помощью мелкоячеистого инструмента из силикона. Первым делом хирург разрезает бульбарную конъюнктиву. Поскольку сетчатка разделяется на квадраты, то разрезают именно пораженный участок. Специальные приборы устанавливают для того чтобы зафиксировать глаз в открытом положении. Пломбу фиксируют на склере с помощью швов. В конце операции вводят антибактериальное средство. В течение недели длится антибактериальная терапия. За это время проводят контроль внутриглазного давления. Если оно выше нормы, то врач прописывает гипотензивные капли, а также если необходимо, то и препараты с противовоспалительным эффектом. Во время восстановления может быть рекомендован гормональный препарат. Обычно швы снимают спустя три дня.
{banner_gorizontalnyy3}Осложнения ретиношизиса сетчатки
Из-за ретиношизиса сетчатки нередко возникают различные осложнения. Если происходит расслоение сетчатки, то нарушается ее структура, и она не может выполнять свои функции. Если же сетчатка сильно повреждена, то больной жалуется на трудности в ориентировании. Вследствие заболевания может ухудшаться зрение вплоть до полной слепоты.
Самыми частыми осложнениями от ретиношизиса сетчатки глаза выступает разрыв сетчатки или ее отслоение, кровоизлияние в глазное яблоко.
Профилактика ретиношизиса сетчатки
Профилактика ретиношизиса сетчатки разнится в зависимости от форм получения заболевания. При наследственной форме прогноз неблагоприятен. Как правило, в этом случае заболевание практически невозможно вылечить. Если дегенеративная форма, то шансы 50 на 50, а при вторичной зависит от того, как протекает болезнь.
После лечения обычно назначают лечебную физкультуру, однако заниматься фитнесом и силовыми тренировками категорически запрещается. Также врач назначает диету. Все это необходимо строго соблюдать до того момента, пока зрительный орган полностью не восстановится.
Даже если у человека не наблюдается никаких симптомов, все равно необходимо ежегодно проходить осмотр у офтальмолога. Особенно это касается людей старше 40 лет. Если постоянно наблюдаться у врача, то можно обнаружить заболевание на ранней стадии и начать своевременное лечение.



unit 401 235 Milligan Dr