Катаракта
{banner_novyy-sverhu}
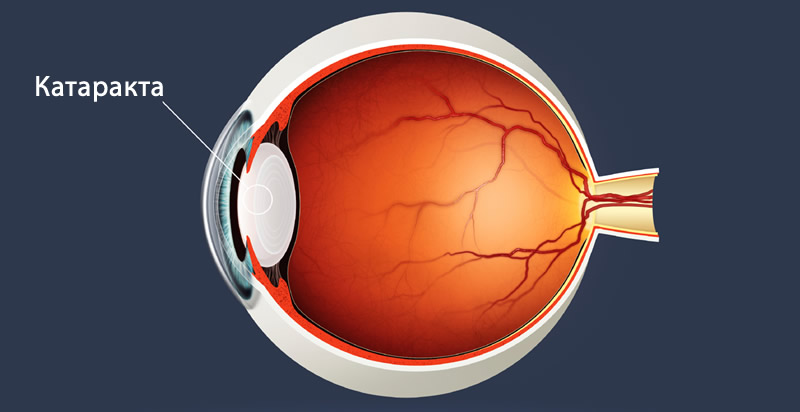
Термин «катаракта» (с древнегреческого: «брызги водопада») объединяет расстройства офтальмологического ряда, для которых характерно помутнение хрусталика глаза. Признаками катаракты выступают сгустки белков в глазном яблоке. Эти образования препятствуют формированию четкого проецирования, которое формируется клетками сетчатки. Она, в свою очередь, отвечает за преобразование проходящего через хрусталик видимого спектра в нейронные сигналы. Для понимания механизма расстройства важно знать, что сетчатка, воспринимая световой поток, посылает полученное изображение в мозг, форматируя его в нервные сигналы. Эти сигналы передаются в головной мозг через канал зрительного нерва.
Природа заболевания связана с утратой либо снижением прозрачности хрусталика глаза, транслирующего световой поток. Соответственно, описанные затруднения проникновения света воспринимаются пациентом как расплывчатое или затуманенное видение. Вкратце: степень помутнения хрусталика при катаракте определяет динамику утраты зрения.
Для катаракты характерно постепенное развитие проявлений заболевания. Пациенты могут столкнуться с симметричными проявлениями нарушения зрения, но – обычно – эта болезнь развивается в глазном яблоке. Следует отметить значительную подверженность катаракте в пожилом возрасте.
Среди типичных проявлений катаракты отмечаются затрудненное распознавание текста либо проблемы со зрением во время вождения автомобиля. Особенно эти нарушения заметны в ночное время. Ещё одна особенность расстройства заключается в утрате распознавания выражения лиц.
В большинстве случаев катаракта отличается замедленной либо даже скрытой динамикой развития. Большинство пациентов могут даже не догадываться о наличии этого заболевания, но ухудшение качества зрения – в итоге – является проявлением дисфункции хрусталика. Предвестником катаракты может выступать утрата дальнозоркости на ранней стадии болезни.
На начальных стадиях расстройства, подверженные катаракте люди справляются со связанными с ней проблемами при помощи дополнительного освещения либо используя очки. Однако временная коррекция не устраняет нарастание проблем, связанных с рутинными задачами и, в итоге, возникает необходимость хирургического вмешательства. Подобная операция по удалению катаракты, как правило, не только эффективна, но и безопасна.
По коду МКБ-10 катаракта имеет индексы в зависимости от вида патологии H25, H26, H28.
Причины катаракты
Причины катаракты подразделяют на врожденные и приобретенные. Врожденные причины возникают во время беременности под воздействием неблагоприятных факторов на плод. Вторые же формируются на протяжении жизни пациента и находятся в зависимости от различных влияний, связанных с теми или иными процессами, обусловленными развитием различных заболеваний, проявления которых накапливаются по мере накопления расстройств геронтологической природы.
Катаракту врожденной природы принято различать по двум группам: нарушения генетического характера либо влияние негативных факторов в период беременности. Оба описанных условия вызывают нарушения структуры хрусталика глазного яблока ребенка.
Генетические расстройства, включающие катаракту врожденной природы, объединяют такие болезни/состояния:
- углеводные дисфункции галактоземической либо диабетической природы;
- нарушения обмена кальция;
- заболевания структур костной и соединительной тканей;
- различные синдромы, характерные для поражений кожных поверхностей;
- некоторые заболевания генетической природы, связанные с делецией, отсутствием либо наличием лишней хромосомы.
Факторы, негативно влияющие на формирование хрусталика плода и способные вызвать у него развитие катаракты в период беременности матери:
- Расстройства, способные влиять на развитие ребенка на протяжении первых 12 – 14 недель вынашивания; например, цитомегаловирусная инфекция и токсоплазмоз;
- Радиоактивное/ионизирующее излучение на протяжении всего срока беременности;
- Негативное влияние несовместимости матери и ребенка по резус-фактору;
- Проявления гипоксии;
- Авитаминоз, спровоцированный дефицитом витаминов А и Е, а также кислот фолиевого (В9) и пантотенового (В5) ряда;
- Белковая недостаточность;
- Хроническое отравление организма матери в процессе вынашивания токсинами, связанными с табакокурением и потреблением алкоголя;
- Влияние препаратов абортивного и противозачаточного воздействия.
Для приобретенной катаракты рутинным является патогенный фон, сопровождающийся нарушением обмена веществ, при котором восстановление клеточной структуры является угнетенным в связи с недостатком антиоксидантов. На сегодня остается невыясненным механизм такого расстройства, но экспертам удалось определить факторы влияния на развитие помутнения хрусталика глаза.
Перечисленные ниже причины считаются образующими элементами приобретенной катаракты, однако ряд из них не является экспериментально доказанным. Тем не менее, указанные факторы традиционно перечисляют в качестве состояний, наличие которых считается благоприятствующими возникновению катаракты.
Заболевания способствующие развитию приобретенной катаракты:
- Семейный анамнез/предрасположенность. В случаях, когда у родителей или предков наблюдалось такое же расстройство, имеется высокий риск развития катаракты в преклонном возрасте;
- Гендерный фактор (у женщин возникновение катаракты отмечается в несколько раз чаще по сравнению с мужчинами);
- Перестройка организма в связи с гериатрическими изменениями. К упомянутой функциональной редукции относится угнетение обмена веществ, нарастающие патологии на клеточном уровне, снижение иммунных реакций и расстройства хронического характера, что в итоге проявляется развитием помутнений в структуре хрусталика;
- Хроническая интоксикация алкоголем и наркотическими веществами, курение;
- Расстройства эндокринной природы;
- Хронические заболевания аутоиммунного ряда и хронические болезни воспалительной природы. К таким расстройствам относится – как правило – ревматоидный артрит и пр.;
- Дистрофические явления, вызванные общим истощением, неполноценным питанием или состояния, связанные с такими болезнями как тиф, малярия либо инфекционными патологиями схожей природы;
- Артериальная гипертензиия;
- Истощение анемической природы;
- Избыточное воздействие света ультрафиолетового спектра (интенсивное влияние света на людей без защитных очков);
- Избыточная тепловая нагрузка (работа, связанная с высоким тепловым излучением, пребывание в горячих банях, саунах);
- Подверженность организма/глаз ионизирующему/радиационному излучению, влияние на организм (или глаза, в частности) электромагнитного поля высокой интенсивности;
- Интоксикация парами ртути, таллиевое отравление, воздействие спорыньи, нафталина, динитрофенола;
- Генетический фактор (синдром Дауна);
- Ряд заболеваний кожных покровов (экзема, нейродермит, пойкилодермия Якоби и пр.);
- Воздействие ожогового характера, хирургическое вмешательство и травматизация глазного яблока;
- Выраженная близорукость (3 степень);
- Тяжелые офтальмологические поражения (увеит, иридоциклит, хориоретинит, синдром Фукса, глаукома, отслойка сетчатки и пр.);
- Инфицирование в период вынашивания плода, предопределяющее возможную катаракту врожденного характера. К таким заражениям относятся герпес, краснуха, грипп, корь, токсоплазмоз, иные контагиозные патологии;
- Длительный прием/разовые высокие дозы применения глюкокортикостероидов и антидепрессантов трициклического ряда;
- Пребывание/работа в неблагоприятных экологических условиях.
Динамика развития и стадии катаракты
Как отмечалось выше, проявления катаракты принято различать на врожденные и приобретенные. Обычно катаракта врожденной природы характеризуется определенной зональностью и ей не присуща прогрессия; динамика приобретенной катаракты отличается усугублением проявлений заболевания.
Распределение случаев катаракты приобретенного характера обычно отличается следующей статистикой: около 70% связаны с возрастными изменениями и приблизительно 20% вызваны офтальмологическими заболеваниями.
Также к причинам развития катаракты относят:
- Травматизацию/ранение глазного яблока; лучевое воздействие (инфракрасное, излучение радиоактивных материалов, рентгеновское);
- Интоксикация химическими либо лекарственными средствами;
- Изменения, возникшие на фоне иных заболеваний.
Зональное снижение прозрачности хрусталика разделяют на:
- Катаракта переднего полярного расположения. Для нее характерно зонирование под капсулой переднего полюса хрусталика; помутнение выглядит как окружность, имеющая белый либо серый оттенок;
- Переднее полярное расположение - под капсулой заднего полюса хрусталика; форма и окраска идентичны предыдущему проявлению заболевания;
- Веретенообразная форма – ленто подобная структура, локализованная по отношению к оси хрусталика по переднезаднему расположению; имеет вид серой тонкой полосы;
- Ядерная локализации – поражает центр хрусталика;
- Зонулярная или слоистая катаракта; для этого вида расстройства характерно слоистое распределение структур, окружающих ядро хрусталика с чередованием прозрачных и мутных слоев;
- Катаракта кортикальной природы с локализацией вокруг наружного края оболочки хрусталика; имеет вид клиновидных образований белесой окраски;
- Субкапсулярная задняя катаракта – под капсулой за хрусталиком;
- Тотальная или полная – для этого поражения характерна симметричность, при которой наблюдается непрозрачность как вещества, так и капсулы хрусталика.
Если врожденная катаракта отличается всеми перечисленными проявлениями, то для приобретенного типа заболевания характерны тотальная, ядерная и кортикальная формы. Различают следующие стадии катаракты: начальная, незрелая, зрелая, перезрелая.
Расстройство в начальной фазе отличается избыточным гидратированием структур между волокнами коркового слоя хрусталика – так называемое оводнение или развитие водяных щелей. Эта стадия, как правило, не влияет на зрение, поскольку помутнение не затрагивает оптическую структуру хрусталика, образуясь на его периферии либо в коре.
При заболевании в стадии незрелости отмечается нарастание помутнений, влияющих на оптическую зону хрусталика. Биомикроскопия позволяет обнаружить в нем чередование прозрачных и непрозрачных участков. В этой стадии пациенты сталкиваются с заметной утратой остроты зрения.
Зрелую катаракту сопровождает полное помутнение в сочетании с уплотнением хрусталика. Биомикроскопическое обследование кортикальных слоев хрусталика и его ядра не позволяет идентифицировать эти слои. При обычном осмотре наблюдается зрачок, окрашенный в серый либо характерный «молочный» цвет. Оценка зрения в этой фазе не выявляет уровень светоощущения выше 0,1-0,2.
При катаракте, которую диагностируют как перезрелую (морганиева), наблюдается деструкция хрусталиковых волокон, пластификация корковых структур хрусталика и деформация капсулы. Кора приобретает равномерную молочно-белую окраску. На фоне отсутствия опоры происходит опускание ядра вниз. Эта стадия заболевания сопровождается полной утратой зрения.
Катаракта, определяемая как перезрелая, зачастую имеет осложнение в виде факолитической глаукомы. Развитие этого состояния, как правило, вызвано тем, что макрофаги и молекулы белка перекрывают пути оттока внутриглазной жидкости. Иногда перезрелую катаракту сопровождают разрушение капсулы хрусталика и факолитический иридоциклит, вызванный попаданием белкового детрита в глазное яблоко.
Кроме того, динамику катаракты оценивают по степени прогрессирования как медленную, умеренную и быструю. При быстропрогрессирующем заболевании период от первичных проявлений до обширного снижения прозрачности хрусталика занимает 4-6 лет.
Симптомы катаракты
Симптомы катаракты имеют непосредственную связь с локализацией помутнений хрусталика. Например, для корковой катаракты характерны периферические изменения оболочки хрусталика, которые длительное время могут оставаться незамеченными. Пациент отмечает падение качества зрения, возникновение «тумана/пелены» перед глазами лишь тогда, когда снижение прозрачности поражает в хрусталике его центральную зону. И наоборот – при локализации катаракты на задней капсуле хрусталика ухудшение зрения становится заметным на ранних стадиях заболевания. Отмечено, что пациенты с таким видом расстройства видят лучше в условиях скудного освещения. Эта особенность обусловлена тем, что световой поток попадает на сетчатку через широкий зрачок сквозь участки хрусталика, на которые не повлияла катаракта.
Отдельно следует выделить такое явление как миопизация хрусталика. Этот симптом характерен для заболевания с ядерной локализацией (ядерная катаракта). При ней происходит искажение преломления светового потока, обусловленное помутнением в ядре. При этом пациенты отмечают развитие близорукости даже в тех случаях, когда она ранее у них не наблюдалась. В индивидуальном анамнезе отмечается улучшение зрения вдаль с использованием минусовых очков. Развивается способность читать текст без плюсовой оптики, причем пациенты обычно отмечают такую особенность зрения как возникшую саму по себе, не относя изменение к симптому катаракты. Однако описанный период не продолжителен; вскоре острота зрения при рассматривании как ближних, так и дальних предметов падает, явной становится бесполезность очков, а перед глазами появляется затуманенность.
На фото показан глаз человека страдающего катарактой.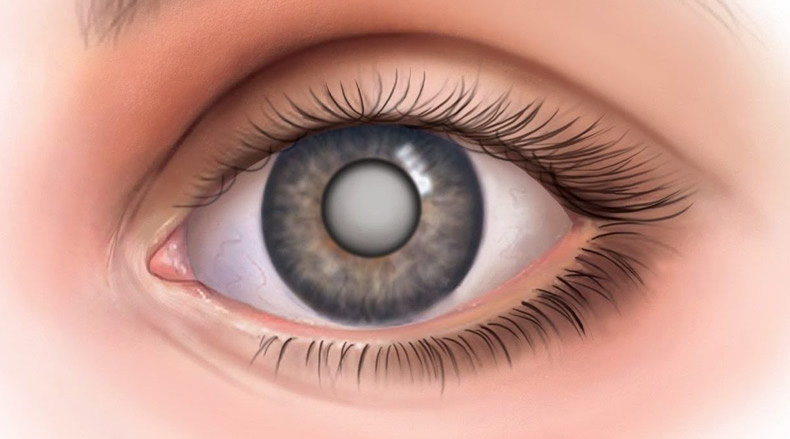
Для катаракты характерны двусторонние проявления. Зачастую симптоматика, отмеченная в одном глазном яблоке, вскоре возникает и в другом глазу. Динамика развития помутнения в них, как правило, различна.
Симптоматика ранних стадий катаракты обычно имеет индивидуальные проявления. Однако проявления болезни – в особенности, при запущенном течении – в дальнейшем схожи: мутность «картинки» и заметное снижение остроты зрения в сумерках.
В зависимости от перечисленных фаз болезни может различаться и набор признаков катаракты.
При разных степенях поражения наблюдаются следующие проявления:
- Двоение изображения при закрытом втором глазе. Данный признак следует рассматривать как один из ранних симптомов, поскольку в дальнейшем он исчезает;
- Нечеткость воспринимаемых предметов, которая не поддается коррекции ношением линз или очков. Следует отметить, что размытыми видятся как близкорасположенные объекты, так и предметы на удалении. Общее качество зрения пациентами оценивается как затуманенное;
- Наблюдаются (в особенности, по ночам) блики и вспышки в поле зрения;
- Повышенная светочувствительность в ночное время. При этом общее качество зрения в темное время суток снижается. Пациенты оценивают источники света как раздражающие, избыточно яркие;
- Сами источники света воспринимаются с ореолом/гало. Это препятствует управлению автомобилем, поскольку в темное время суток водитель с катарактой испытывает затруднения, связанные с ослеплением от фар встречного транспорта;
- Нарушенная цветопередача. Гамма цветов воспринимается как бледная. Отдельно отмечается неадекватная оценка оттенков голубого и фиолетового цвета;
- Временное улучшение качества зрения. Зачастую пациенты, пользовавшиеся ранее очками, на этом этапе заболевания отказываются от них. Впрочем, эта фаза катаракты является краткосрочной, после чего отмечается общее офтальмологическое ухудшение;
- Частая смена очков для зрения – один из косвенных симптомов катаракты, поскольку для этого заболевания характерно быстрое прогрессирование, сопровождающееся снижением остроты зрения;
- Иными симптомами катаракты являются мелькание пятен/шариков перед глазами и появление полосок в зоне зрения. Собственно, название болезни – буквально «брызги водопада» – свидетельствует о том, пациент как бы смотрит сквозь пелену или мутное стекло;
- Заболевание препятствует адекватной работе, которая требует навыков мелкой моторики, письму и чтению. Замечено, что при катаракте цвет зрачка со временем меняется с черного на белый.
Диагностирование катаракты
Постановка диагноза при первичном обследовании не сопряжена с особыми трудностями. Отдельной задачей для офтальмолога является определение локализации, стадии и причины развития помутнения. Опираясь на полученные выводы, лечащий врач сможет назначить последовательность терапии и – главное – зону и тип дальнейшего вмешательства. Случаи запущенного снижения прозрачности хрусталика затрудняют либо делают невозможной оценку состояния сетчатки и стекловидной структуры, поскольку они находятся за хрусталиком.
{banner_gorizontalnyy2}
Методы обследования при катаракте:
1. Обязательные (первичные), являющиеся стандартными при обследовании любого пациента:
- Оценка остроты зрения (визометрия);
- Оценка степени стереоскопичности зрения, объёмности видения двумя глазами одновременно (исследование бинокулярности зрения);
- Анализ полей зрения (периметричности зрения);
- Измерение давления внутри глазного яблока (тонометрия);
- Офтальмоскопия. Методика, которая дает возможность изучить состояние сосудистой оболочки, зрительного нерва и сетчатки. Метод основан на принципе визуализации с использованием светового луча, отраженного от глазного дна. Эффективность офтальмоскопии низка в случаях, когда проявления катаракты выражены сильным помутнением хрусталика. Широко применяется при обследовании пациентов с такими расстройствами как увеит, пигментный ретинит, сахарный диабет и близорукость;
- Изучение угла передней камеры глаза (гониоскопия). Это исследование позволяет лечащему врачу определить тип хирургического вмешательства в случаях, когда у пациента наблюдается катаракта, сочетанная с глаукомой;
- Биомикроскопия – исследование структур глазного яблока, позволяющее скрупулезно изучить его передний и задний отделы. Особенностью методики является то, что она не зависит от освещенности помещения, в котором производится диагностика. Прибор для проведения данного типа диагностирования – щелевая лампа. Предварительно производится внесение препаратов, которые обеспечивают постоянное расширение зрачка – мидриаз. Посредством биомикроскопии производится измерение плотности и размера ядра хрусталика, его зональности в глазном яблоке, выявление подвывиха хрусталика, изменений в его структуре, вызванных процессами дистрофии, деструкции поддерживающих хрусталик волокон.
2. Дополнительные обязательные методы:
- Оценка выраженности близорукости, дальнозоркости, астигматизма посредством измерения преломления светового потока в оптической системе глазного яблока (рефрактометрия);
- Офтальмометрия – инструментальное измерение радиусов кривизны хрусталика и роговицы;
- Измерение переднего и заднего параметров глазного яблока;
- Оценка динамики передвижения теней в области зрачка посредством направленного потока света, отраженного от зеркала (скиаскопия);
- Электрофизиологическое измерение чувствительности и лабильности зрительного нерва.
Перечисленные исследования необходимы для вычисления оптической силы имплантируемой в ходе вмешательства интраокулярной линзы. Особенностью этих методов является не только высокая точность, обеспечиваемая компьютерными расчетами, но и то, что они оперативно позволяют осуществить устранение как близорукости, так и дальнозоркости пациента.
3. Дополнительные методы:
- Денситометрия;
- Ультразвуковая биомикроскопия;
- Эндотелиальная биомикроскопия.
4. Лабораторные методы.
Эта группа исследований является общей при проведении любого оперативного вмешательства. Ее организация возможна как перед плановой госпитализацией, так и непосредственно в клинике. Лабораторные методы обследования включают:
- Общий анализ крови и мочи;
- Коагулограмму;
- Анализ крови на ВИЧ, гепатиты В и С, сифилис;
- Оценку гликемического индекса.
При наличии осложнений различной природы возможно дополнительное назначение биохимического анализа крови. При врожденной катаракте проводится исследование вещества хрусталиков как ребенка, так и матери, а также сыворотки крови на выявление маркеров гепатита В.
Лечение катаракты
Лечение первичных проявлений катаракты гериатрической природы подразумевает применение консервативных методик. Эта разновидность лечения заключается во внесении в область глазного яблока таких капель как азапентацен, пиреноксин, таурин и др. Такой подход не обеспечивает устранение возникших помутнений, но позволяет замедлить развитие болезни.
При определенных формах катаракты эффективно лечение заместительного характера, которое заключается в том, что пациентам в составе глазных капель вводят аминокислоты, витамины, АТФ, йодистый калий, антиоксиданты и другие соединения. Перечисленные средства восполняют недостаток веществ, дефицит которых провоцирует развитие катаракты.
Что касается азапентацена, то его действие заключается в устранении белковых мутных образований в структуре хрусталика. Каким бы ни был механизм воздействия препарата на состояние глаза и динамику его заболевания, применение любых медикаментов и режим их приема возможен только по согласованию с офтальмологом.
Стандарт хирургического устранения катаракты заключается в ультразвуковой факоэмульсификации с вживлением интраокулярной линзы. На передней камере глаза производится разрез длиной до 3 мм, через который вводится наконечник ультразвукового прибора. Его воздействие превращает хрусталик в эмульсию, которая затем буквально выветривается. При дроблении хрусталика с помощью лазерного излучения факоэмульсификация катаракты происходит в соответствии с аналогичным алгоритмом.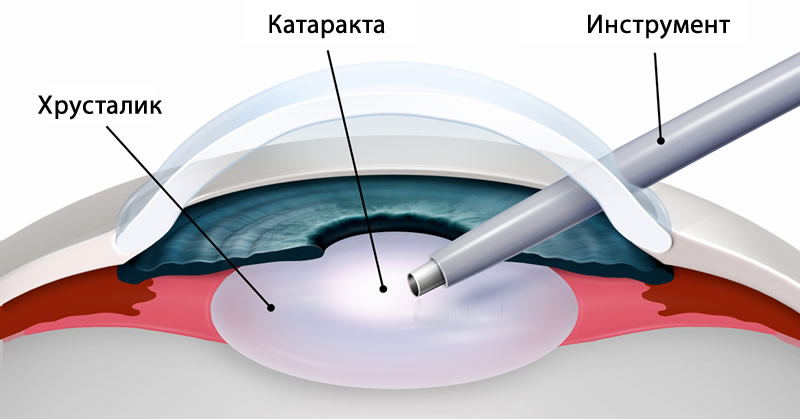
Операция по удалению катаракты
Общепринятым стандартом терапии заболевания является операция по удалению катаракты (факоэмульсификация), в ходе которой производится вживление заднекамерной интраокулярной линзы (искусственный хрусталик). При катаракте данному типу операции подвергаются до 99% пациентов. Уверенно рассчитывать на излечение следует лишь в случаях, когда вмешательство проводится до утраты зрения. Анестезия при факоэмульгации – местная. Длительность операции в среднем не превышает 20 минут. Через разрез роговицы в область хрусталика внедряется ультразвуковой излучатель и под воздействием ультразвука происходит деструкция мутных структур. На место разрушенного хрусталика производится вживление гибкой линзы. Наложение швов при данной манипуляции не производится. Уже в течение первых суток после операции качество зрения восстанавливается до уровня, который наблюдался до развития катаракты. Длительность общего периода реабилитации – около 4 недель. В ходе восстановления пациенту необходимо вносить в глаз противовоспалительные средства и следовать рекомендациям врача.
При подвывихе хрусталика (ослаблении поддерживающих связок) показана манипуляция по проведению интракапсулярного либо экстракапсулярного удаления твердой зрелой либо перезрелой катаракты.
Экстракапсулярное удаление катаракты подразумевает экстракцию ядра хрусталика и хрусталиковых масс. Данный тип операции предполагает сохранение задней капсулы хрусталика. При интракапсулярном устранении катаракты производится экстракция хрусталика и капсулы. Описанные манипуляции относительно инвазивны, поскольку сопровождаются большим разрезом роговой оболочки и последующим наложением швов. В начальный послеоперационный период у пациентов наблюдается обратный астигматизм, которым обусловлено ухудшение качества зрения. Однако после удаления швов оно восстанавливается до уровня, который был до развития катаракты. Длительность реабилитации пациентов составляет до двух месяцев, что обусловлено риском расхождения раневого поля.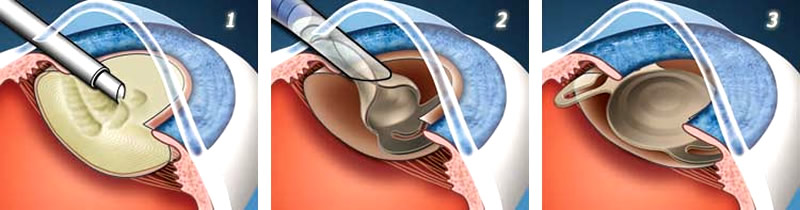
Поскольку для описанных инвазивных способов лечения катаракты характерна высокая травматичность, пациентам рекомендовано обращение к офтальмологу при первых признаках расстройства. Важно знать, что проведение такого вмешательства как факоэмульсификация, показано уже при падении остроты зрения до 0,4.
В случаях, когда перезревание катаракты приводит к развитию иридоциклита и вторичной глаукомы, проводится удаление утратившего оптическую прозрачность хрусталика в сочетании с методами гипотензивной терапии.
Лечение катаракты народными средствами
На начальных этапах возникновения катаракты, когда у пациента сохраняется зрение, может лечиться медикаментозными средствами. При этом успех приёма медикаментозных средств существенно увеличивается, если одновременно с традиционной терапией использовать лечение катаракты народными средствами, которые мы опишем далее.
Травяные отвары
Рецепт 1. Возьмите свежие или высушенные лепестки цветов шиповника (видовой розы), цветы аптечной ромашки, среднего размера листы лопуха большого в одинаковых пропорциях. Две ложки такой смеси необходимо залить одним литром кипятка и заваривать полученную настойку нескольких часов. Процеженным раствором необходимо кусочек ткани и использовать как примочку для поражённого глаза.
Рецепт 2. Возьмите две столовые ложки цветов календулы, залейте их четвертью литра кипятка и заваривайте, укрыв покрывалом, в течение 3-4 часов. Процеженный отвар используется для примочек и промываний глаз.
Рецепт 3. Необходимо взять свежий корень лопуха и пропустить его через соковыжималку (корня потребуется много). Полученный сок нужно тщательно процедить (можно использовать трехслойную марлю) и добавить в него 70% этиловый спирт в расчёте один стакан спирта на два с половиной литра сока. Настойка принимается по три столовые ложки два раза в день. Хранить её необходимо в холодильнике. Эта настойка имеет также общеукрепляющий эффект.
Рецепт 4. Необходимо взять листья алоэ (свежие и молодые) и выжать из них сок. Лучше всего для этого подходят листья старого растения – 3-5 лет. К свежему соку добавьте маленький кусочек мумиё и тщательно перемешайте до образования однородной смеси. На протяжении 30 дней закапывайте раствором по одной капле в поражённый глаз перед сном. После окончания этого срока необходимо прокапать в глаз чистый, несмешанный сок алоэ.

{banner_gorizontalnyy3}
Рецепт 5. Трава мокрица считается у садоводов сорняком, но вместе с тем обладает лекарственными свойствами. Необходимо взять свежую траву, тщательно промыть и выжать из неё сок с помощью соковыжималки или обычной толкушки. Полученный сок тщательно отжимается через марлю. Очищенный сок смешивается с кипячёной водой в соотношении 1:1 и закапывается в больной глаз по три капли три раза в день. Сок необходимо хранить в холодильнике, но не более 2-х суток.
Рецепт 6. Большую популярность лечение катаракты имеют настои и отвары на основе чистотела. Чистотел является мощным противовоспалительным, успокаивающим, бактерицидным средством. Необходимо собрать чистотел, промыть, высушит и перекрутить в мясорубке или блендере. Полученную массу нужно тщательно процедить через марлю и собрать в посуду тёмного стекла. Хранить сок лучше в холодильнике. Для приготовления смеси сок чистотела смешивается с дистиллированной водой 1:1. Полученной смесью необходимо намочить ватный тампон и делать компресс на поражённом глазу на протяжении 20-30 минут два раза в день.
Рецепт 7. Возьмите несколько лепестков пиона, мелко покрошите их и залейте одну столовую ложку полученной смеси одним стаканом горячей воды. Накройте посуду одеялом и подождите три часа. Настойку нужно употреблять внутрь по одной столовой ложке три-четыре раза в день.
Рецепт 8. Необходимо взять 1 столовую ложку очанки, мелко порезать её, залить её 250 мл. воды и закипятить. Полученную смесь прокипятить две-три минуты, затем подождать, пока смесь остынет и употреблять внутрь по 100 мл.два раза в день. Эту смесь эффективно употреблять как промывание для поражённого глаза.
Для лечения катаракты также используются ингаляторы. Больным полезно дышать настоем корня валерианы. Для этого свежий корень нужно вымыть, просушить, измельчить и залить спиртом. После того, как смесь настоится в течении 10-12 дней, можно использовать её для ингаляции перед сном.
Ростки картофеля
Это средство для лечения катаракты является традиционным, используемым на протяжении нескольких столетий. Для приготовления настойки необходимы ростки домашнего картофеля. Пучок ростков диаметром примерно один сантиметр тщательно моют и высушивают бумажным полотенцем. Одну столовую ложку измельчённого сырья заливают стаканом водки, накрывают крышкой и настаивать в тёмном месте в течении 14-15 дней. После этого настойку процеживают, переливают в стеклянную бутылку и употребляют внутрь по 10 мл за пол часа до еды.
Мёд
Лечение катаракты и других глазных болезней мёдом имеет давнюю историю и не зря – мёд содержит ценные аминокислоты и антиоксиданты, применяемые в качестве заместительной терапии. Применение мёда способно замедлить развитие катаракты, и улучшить качество зрения. Мёд рекомендуется брать майский или акациевый как можно более светлого цвета.
Для приготовления капель необходимо приготовить смесь из мёда и дистиллированной воды в соотношении 1:3. Закапывать необходимо в поражённый глаз в течении минимум трёх недель. Необходимо помнить, что такие капли нужно хранить в холодильнике не более трёх дней. При использовании этого средства нужно обращать особое внимание на его индивидуальную переносимость – при первых симптомах раздражения конъюнктивы необходимо сразу же прекратить процедуру.
Кроме мёда в лечении катаракты также используется прополис. Прополис – это клейкое вещество, производимое пчёлами. Оно имеет ярко выраженные регенерирующие, антимикробные и противовоспалительные свойства. Однако применение прополиса необходимо согласовывать с врачом – некоторые люди имеют аллергию на этот продукт.
На основе прополиса изготавливают различные продукты для глаз – мази, настойки и отвары. Популярным является следующий рецепт – довести до кипения дистиллированную воду и охладить её до 50 градусов. После этого залить её в термос и добавить на 100 мл.воды 10 гр. порошка прополиса. Полученная смесь должна настаиваться в термосе в течение суток. Термос необходимо периодически встряхивать. Смесь может храниться при низкой температуре, в холодильнике, но срок хранения не должен превышать семи дней.
Смесь может использоваться самостоятельно как глазные капли, а может – в сочетании с соком чистотела. При этом важно соблюсти пропорцию 3:1. Такие капли нужно использовать 3-4 раза в сутки.

Куриное яйцо
Использование для лечения катаракты белковых капель на основе куриного яйца имеет давнюю историю. Для их изготовления лучше всего подходят домашние яйца. Яйцо нужно сварить вкрутую, разрезать вдоль пополам и вытащить желток.Оставшийся белок необходимо помыть, высушить и наполнить сахаром или жидким майским мёдом. Яйцо необходимо аккуратно соединить и поместить в духовку, нагретую до 140 градусов, на 15-20 минут. Жидкость, которая образуется из смеси сахара или мёда с белком нужно аккуратно слить в емкость и применять как капли.
Она оказывает благотворное воздействие на поражённый глаз и содействует скорейшему восстановлению поражённого глаза. Капли необходимо хранить при низкой температуре.
Осложнения при катаракте
Катаракта как заболевание опасно тем, что несвоевременная диагностика и несвоевременное лечение чреваты возникновением таких осложнений, как:
Амавроз – поражение сетчатки или зрительного нерва, приводящее к слепоте. Среди всех заболеваний, которые вызывают полную потерю зрения, катаракта стоит на первом месте. Амавроз не наступает неожиданно, развивается в течение времени. Поэтому своевременное лечение позволяет избежать этого осложнения.
Вывих хрусталика. В глазном яблоке хрусталик поддерживается цинновыми связками. В результате вывиха происходит смещение и отрыв хрусталика от связки. В результате этого хрусталик нужно удалять хирургическим путём.
Факолитический иридоциклит – воспалительное осложнение, в тяжёлых случаях приводящее к гибели глаза. Осложнение выражается в воспалительном процессе ресничного тела и радужки. Сопровождается сильными болевыми ощущениями в глазном яблоке и голове, покраснением глаза, ухудшением двигательной функции зрачка. После снятия острого воспаления может возникнуть необходимость в удалении хрусталика.
Факогенная глаукома, имеющая три подвида – факолитическая, факоморфическая и факотопическая глаукомы. Вследствие осложнения хрусталик растёт и вызывает увеличение внутриглазного давления. В ходе лечения хрусталик удаляется, принимаются меры по уменьшению внутриглазного давления.
Обскурационная амблиопия – осложнение характеризуется снижением остроты зрения из-за нарушения зрительной функции. Световые изображения не поступают на сетчатку и она атрофируется. Осложнение чаще всего наблюдается у детей, страдающих врождённой катарактой. Выполняется хирургическое лечение.
Перечисленные осложнения носят разрушительный характер для глаза, но своевременная диагностика катаракты и полноценное, профессиональное лечение позволяют избежать негативного сценария. При первых же признаках ухудшения качества зрения необходимо сразу же обращаться к окулистам.
Профилактика катаракты
Каждый человек в состоянии предупредить заболевание или максимально стабилизировать его на начальном этапе. Для этого необходимо проведение профилактики катаракты – использовать глазные капли, физиотерапевтические мероприятия, народные средства, специальные упражнения.
Перечисленные средства являются также профилактикой и для других глазных заболеваний.
Глазные капли от катаракты
Использование глазных капель от катаракты на самом раннем этапе заболевания является прекрасной альтернативой хирургическому вмешательству, а для некоторых случаев заболевания – единственной возможностью лечения. При этом применять капли необходимо даже когда диагноз ещё не поставлен, но есть предпосылки к возникновению болезни.
Применять глазные капли от катаракты необходимо при таких симптомах, как появление т.н. «цветовой ряби» перед глазами, болезненной чувствительности глаза к свету, снижение качества зрения, механические повреждения глаз в результате травм, долгая работа за компьютером, обезвоживание поверхности глаз, их перенапряжению и усталости, при патологических изменениях.
Использовать капли с целью профилактики катаракты необходимо в течение долгого времени по расписанию, которое необходимо периодически изменять, что бы не вызывать привыкание. Существующие фармакологические глазные средства почти не имеют вредных побочных эффектов и противопоказаний к применению и их длительное использование почти безвредно.
Чаще всего капли закапываются три раза день в течение 21 дней. По окончанию этого периода глаза должны отдохнуть в течение десяти дней. После этого необходимо продолжать лечение с использованием уже других капель. Лучше всего подходят капли, содержащие стимуляторы биогенного типа и витаминов.
Лучшие препараты для профилактики катаракты
Квинакс – способствует рассасыванию непрозрачных соединений хрусталика и возвращает ему чистоту.
Вита-йодурол – улучшает обмен веществ в хрусталике и кровоснабжение глаза.
Тауфон – стимулирует восстановительные процессы при нарушениях сетчатки глаза и механических повреждениях. Способствует восстановлению зрения после длительной работы за компьютером.
Офтан-Катахром – очень эффективный лекарственный препарат, используемый в профилактических и лечебных целях. Стабилизирует внутриглазное давление, снимает воспалительные процессы, способствует регенерации тканей, способствует выработке внутриглазной жидкости.
В настоящее время аптеки предлагают своим покупателям широкую линейку глазных капель для профилактики и лечения катаракты на различных этапах развития болезни. Выбор конкретного наименования осуществляется лечащим врачом на основании возраста больного, наличия патологий и других факторов.
Не медикаментозные методы профилактики
Рефлексотерапия. Массаж ушных раковин позволяет эффективно проводить профилактику и лечить различные заболевания. При этом именно на мочках ушей находятся биологически активные точки, массаж которых оказывает благотворное влияние на здоровье глаз. Для самостоятельного проведения массажа необходимо два раза в день массировать мочки двумя пальцами около одной минуты.
Су-джок терапия. Этот вид терапии концентрируется на обнаружении активных точек на кистях и стопах. Считается, что точки, отвечающие за здоровье глаз, находятся на верхних третях больших пальцев. Для воздействия на точки необходимо приложить к ним горошину перца или зерно гречки и зафиксировать их пластырем. Эту повязку необходимо носить в течении 2-3 дней, делать перерыв и повторять терапию четыре раза в месяц.
Электрофорез глаз. Метод заключается в воздействии на глазное яблоко сочетания постоянного электрического тока и лекарственных препаратов. Под воздействием тока активные вещества лекарственных препаратов проникают через роговицу внутрь глаза и воздействуют непосредственно на очаг заболевания. Для электрофореза используются растворы, содержащие витамины, минералы, биологически активные и гомеопатические вещества и лекарственные средства.
Иглоукалывание. Метод состоит в стимуляции биологически активных точек, которые расположены на голове и вокруг глаз. Иглоукалывание эффективно использовать в профилактических целях и на самых ранних стадиях развития заболевания.
Гимнастика. Гимнастика представляет собой комплекс упражнения для глаз, имеющих профилактический и укрепляющий эффекты и способствующих регенерации и восстановлению глазных тканей. Упражнения носят ежедневный характер, они просты для выполнения. В комплексе используются также медитативные техники расслабления.
Цветотерапия. Метод состоит в позитивном эффекте воздействия на глаз различного сочетания цветов с использованием специальных очков. Цветовую гамму, фактуру и скорость её изменения определяет доктор. Процедура способствует расслаблению глазных мышц и имеет профилактический эффект.
Массаж глаз. Метод состоит в лёгком массировании подушечками пальцев глазного яблока и областей вокруг глаз. Десять минут упражнений в день позволят расслабить мышцы, и стимулируют кровообращение.
Использование солнцезащитных очков. Применение очков позволяет минимизировать поражение глаза ультрафиолетовым излучением. Использовать необходимо только очки с классом механической защиты ANSI.
Правильное питание – включение в рацион свежих фруктов и овощей.
Видео
-
 Контактные линзыGirl5015 апреля 2025Осуществлю самую смелую мечту, даже ту, о которой ...
Контактные линзыGirl5015 апреля 2025Осуществлю самую смелую мечту, даже ту, о которой ... -
 Контактные линзыIndependentfeo14 апреля 2025Of his works, he is especially famous
Контактные линзыIndependentfeo14 апреля 2025Of his works, he is especially famous -
 Офтальмологический центр «Ирис»Тарас11 апреля 2025Ребята, это просто космос! После стольких лет в оч ...
Офтальмологический центр «Ирис»Тарас11 апреля 2025Ребята, это просто космос! После стольких лет в оч ...