Эндокринная офтальмопатия
{banner_novyy-sverhu}
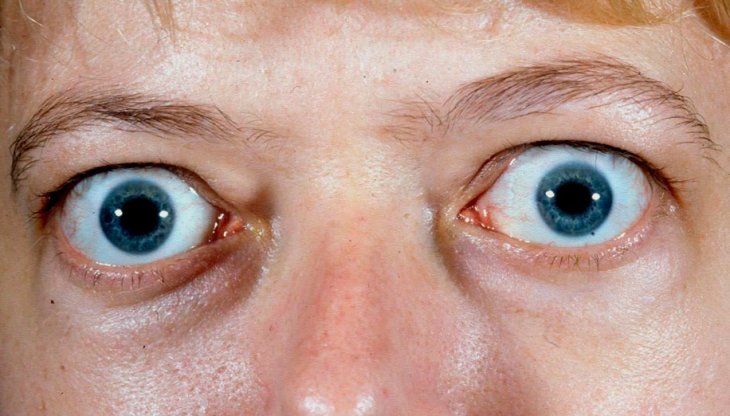
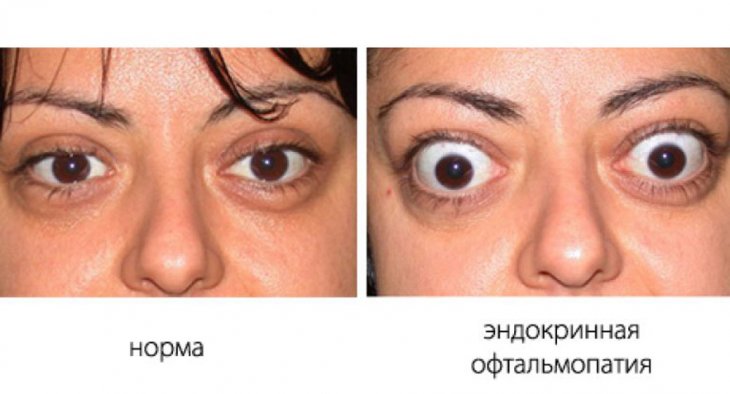
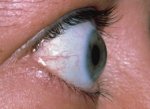
Эндокринная офтальмопатия или тиреоид-ассоциированная орбитопатия – комплекс процессов аутоиммунного генеза, при которых поражаются преимущественно мягкие ткани органа зрения вследствие дистрофических изменений. Развивается на фоне аутоиммунных патологий щитовидной железы, как болезнь Грейвса или других эндокринопатий. Является наиболее распространенным экстатиреоидным проявлением дисфункции щитовидной железы. Согласно статистике, женщины подвержены заболеванию чаще мужчин. В 93% случаев клиническим проявлениям способствует диффузный токсический зоб, в 7% - аутоиммунный тиреоидит.
Классификация
Единой классификации эндокринной офтальмопатии не разработано. Существуют несколько основных шкал для оценки активности, характера, тяжести и степени выраженности процесса.
NOSPECS (1977)
NOSPECS (1977) распространена за рубежом. Описывает тяжесть клинических проявлений.
Состоит из 6 основных классов:- N (0) – без клинических проявлений;
- О (I) – изолированное сужение (ретракция) верхнего века;
- S (II) – поражение мягких тканей;
- P (III) – появление экзофтальма различной степени выраженности;
- E (IV) – вовлечение в процесс глазодвигательной мускулатуры;
- C (V) – повреждения роговицы;
- S (VI) – поражение зрительно нерва, снижение остроты зрения.
CAS (1989)
CAS (1989) оценивает активность процесса по шкале для определения оптимальной тактики ведения пациента, состоит и 7 основных и 3 дополнительных параметров.
К основным относятся:- спонтанная боль;
- болевой синдром при вращении глазом;
- гиперемия (покраснение) мягких тканей;
- точечные кровоизлияния конъюнктивы;
- тумор (отек) век;
- хемоз (отечность за счет воздействия факторов окружающей среды) конъюнктивы;
- покраснение и отечность карункулы (полулунной складки и слезного месяца).
- динамика роста выпячивания века на 2мм и более в течение 60 дней;
- динамика уменьшения подвижности глазного яблока на 8° и более в течение 60 дней;
- потеря остроты зрения более чем на десятую долю от предыдущих показателей за 60 дней.
Процесс считается активным в случае наличия 3 и более основных баллов. Дополнительные баллы оценивают динамику лечения пациентов.
EUGOGO (2008)
- Легкая степень. Ретракция век менее 2мм, экзофтальм до 3мм, перемежающаяся диплопия, мягкие ткани слабо вовлечены, сухость роговицы купируется применением увлажняющих средств.
- Средняя/тяжелая степень. Ретракция век более 2мм, экзофтальм более 3мм, мягкие ткани сильно вовлечены, почти постоянная диплопия.
- Угроза потери зрения. Выраженная нейропатия зрительного нерва с повреждением или изъязвлением роговицы.
Баранова (1983)
Баранова (1983) получила широкое распространение в странах СНГ.
Выделяют следующие стадии:- Тиреотоксический экзофтальм легкой степени тяжести. Проявляется выпячиванием глазного яблока на 16мм, характеризуется припухлостью век, дискомфортом, ощущением «песка», слезоточивостью. Глазодвигательные функции выполняются в полном объеме.
- Отечный (инфильтративный) экзофтальм средней степени тяжести. Глазное яблоко выпячивается на 17 и более миллиметров. Присутствуют легкие изменения конъюнктивы, ощущение засоренности глаза, невыраженные расстройства глазодвигательных мышц, непостоянная диплопия (двоение), слезотечение.
- Эндокринная миопатия тяжелой степени. Экзофтальм более 22мм, нарушение смыкания век. Часто появляются изъязвления на роговице, резкая диплопия и снижение функции глазодвигательной функции. В дистрофический процесс вовлекается глазодвигательный нерв.
Причины
Этиологически, заболевание имеет прямую связь с эндокринной дисфункцией щитовидной железы аутоиммунного характера. Патогенез обусловлен активацией антител к рецепторам собственного тиреотропного гормона гипофиза, который контролирует выработку основных гормонов щитовидной железы – тироксина и трийодтиронина. Антитела проникают в мягкие ткани глазного органа, вызывая основные признаки воспаления – отек, гиперемия, повышение температуры тканей, боль, нарушение функции. Поскольку щитовидная железа, орбитальные ткани и нервы тропны к антителам, поражение клеток первоначально возникает в данных очагах.
Причины риска развития и прогрессирования эндокринной офтальмопатии:- дисфункция щитовидной железы в анамнезе;
- курение и другие триггерные факторы;
- заместительная гормонотерапия при наличии патологий;
- своевременная лабораторная диагностика в динамике.
Симптомы
Люди с эндокринной офтальмопатией имеют следующие симптомы:
- необъяснимую возбудимость;
- частую смену настроения, эмоциональные вспышки;
- слабость, нарушение сна, мышечную боль;
- снижение работоспособности, концентрации внимания;
- потливость, тремор рук, снижение массы тела;
- горячие кожные покровы, повышение температуры;
- ощущение сердцебиения.
- снижение зрения;
- дискомфорт при движении глазами, боль, светобоязнь;
- ощущение «песка», резь, слезоточивость, двоение;
- покраснение и отек конъюнктив (хемоз);
- неполное смыкание век, ретракция – симптом Дальримпля;
- редкое мигание – симптом Штельвага;
- экзофтальм различной степени;
- участок склеры между радужкой и верхним веком при взгляде вверх (симптом Грефе) и вниз (Кохера);
- чувство сдавливания, сухости.
Клинические рекомендации
Согласно клиническим рекомендациям, отбираются специальные классы больных для консультирования в специализированных лечебно-профилактических центрах:
- пациенты с диффузным токсическим зобом при наличии клинических проявлений заболевания;
- нетипичные проявления патологии (односторонняя эндокринная офтальмопатия, эутиреоидная болезнь Грейвса);
- подвывих глазного яблока;
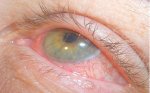
- помутнение роговицы;
- отек зрительного нерва.
Диагностика
Заподозрить патологию на начальном этапе могут врачи общей терапевтической практики, офтальмологи, эндокринологи. При осмотре пациентов с подозрением на болезнь Грейвса или подтвержденным диагнозом направляют на регулярные профилактические осмотры к офтальмологу и эндокринологу.
Терапевт назначает лабораторное исследование гормонов щитовидной железы: тиреотропного, связанных тироксина (Т4) и трийодтиронина (Т3). Эндокринолог может назначить иммунологическое исследование на антитела к рецепторам тиреотропного гормона, иммуноглобулины, антитела к глазному протеину. Из инструментальных методов диагностики эндокринной офтальмопатии используются УЗИ, сцинтиграфия, рентгенография, КТ, МРТ.
Алгоритм диагностики:- биомикроскопия (изучение структур глаза);
- визометрия (определение остроты зрения);
- экзофтальмометрия (выявление степени выпячивания глаза);
- определение ширины глазной щели, век, объема движений глазного яблока;
- офтальмоскопия (осмотр глазного дна);
- исследование полей зрения (периметрия) и цветочувствительности;
- компьютерная томография орбит и периорбитальных тканей.
После постановки диагноза уточняется степень выраженности и активность по шкалам NOSPECS и CAS, определяется наиболее подходящая тактика ведения.
Лечение
Вне зависимости от активности и стадии прогрессирования необходимо придерживаться основных рекомендаций:
- поддержание нормальной функции щитовидной железы, достижение стойкой компенсации;
- отказ от вредных привычек, в частности курения;
- регулярное симптоматическое лечение, плановое посещение эндокринолога и офтальмолога.
Лечение тиреотоксикоза
- Консервативное. Включает прием тиреостатиков как самостоятельное лечение или подготовка к последующему оперативному вмешательству. Антитиреоидные препараты способствуют стойкому эутиреозу, снижению уровня гормонов в крови, иммунологической ремиссии. Препарат выбора – тиамизол (мерказолил).
- Терапия радиоактивным йодом. Показана при частых рецидивах и невозможности проведения тиреостатической терапии. Противопоказана при декомпенсированной ЭОП.
- Хирургическое вмешательство – субтотальная или тотальная тиреоидэктомия с последующей пожизненной заместительной терапией левотироксином.
Лечение эндокринной офтальмопатии (ЭОП)
Лечение эндокринной офтальмопатии является комплексным, оно включает симптоматическую терапию, радиологические методы и хирургическое вмешательство:
- Симптоматическое лечение подразумевает использование капель для увлажнения роговицы или мазей для глаз. При выраженной ретракции показаны М-холиномиметики и метаболические средства для улучшения обменных процессов в поперечно-полосатых мышцах век. Назначаются антигипоксанты, ангиопротекторы, антиоксиданты. Часто рекомендовано носить очки для коррекции зрения. Для коррекции ретракции используются инъекции ботулотоксина в толщу верхнего века, триамцинолона субконъюнктивально.
- При тяжелом течении показана пульс-терапия глюкокортикостероидами в высоких дозировках по протяженным схемам. При повреждении роговицы назначаются антибактериальные капли. Лучевая терапия в области орбит используется в активную фазу для воздействия на фибробласты и лимфоциты.
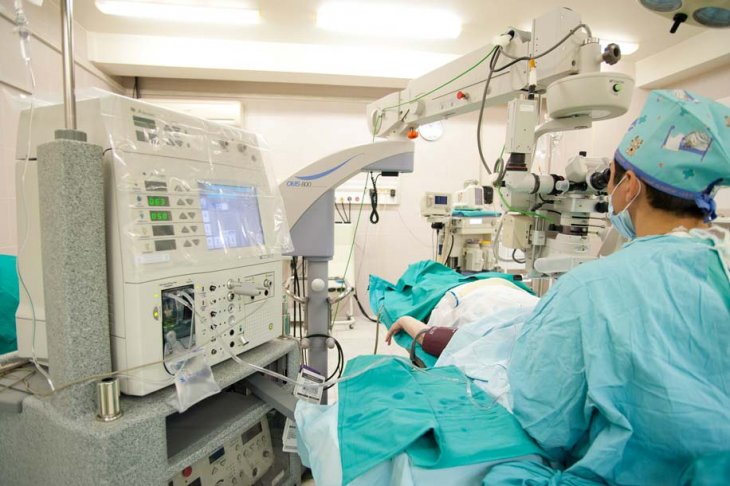
- Реконструктивное хирургическое вмешательство включает декомпрессию орбиты, коррекцию положения глазного яблока, век, вмешательства на экстраокулярных мышцах, боковую тарзорафию (сшивание латеральных краев век), блефаропластику, пластику слезных точек.
Осложнения
Последствия имеет как эндокринная офтальмопатия, так и основное заболевание щитовидной железы. Наиболее распространенным осложнением диффузного токсического зоба является тиреотоксический криз, который проявляется повышенной возбудимостью, температурой, неврологической симптоматикой, диспепсическими нарушениями, тахиаритмия, гиповолемия.
Эндокринная офтальмопатия опасна злокачественным экзофтальмом с подвывихом глазного яблока, нарушением его подвижности, нарушением остроты зрения и полной слепоте. При раннем выявлении и правильной терапии изменения носят обратимый характер и не приводят к серьезным осложнениям.
Профилактика и диспансерный учет
После назначения адекватной терапии или проведения оперативного вмешательства рекомендуется соблюдать правила профилактики эндокринной офтальмопатии:
- отказаться от курения и других вредных привычек для предупреждения рецидивов;
- каждый квартал проходить плановый осмотр эндокринолога с лабораторными биохимическими анализами (тиреоидной панели);
- первые полгода ежемесячное посещение офтальмолога с визометрией, тонометрией и биомикроскопией, спустя первый год после лечения – раз в полгода с периметрией и компьютерной томографией;
- лечение сопутствующих патологий при наличии.
Прогноз для жизни благоприятный при быстром выявлении, своевременном назначении лечения и высокой приверженности больного к лечению.


unit 401 235 Milligan Dr