Офтальмоплегия
{banner_novyy-sverhu}
Развитию офтальмоплегии способствует множество факторов. Вызвать паралич может интоксикация алкоголем или тяжелое протекание инфекционного заболевания. Для сокращения рисков проявления паралича глазного яблока необходимо иметь представление о мерах профилактики.
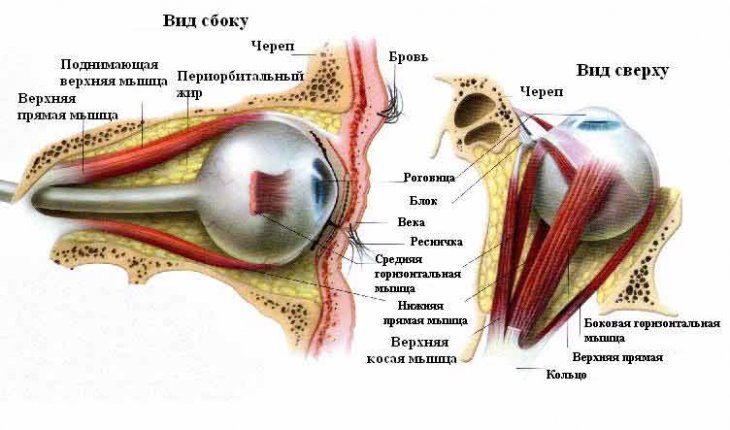
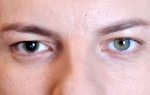
Офтальмоплегия – это заболевание, при котором пациент теряет способность управлять движением глазных яблок. Возникает частичный или полный паралич мышц и нервных волокон, осуществляющих двигательную функцию. Патологический процесс может возникать на фоне различных факторов: от инфекционного заболевания до травм черепно-мозговых. В некоторых случаях офтальмоплегия бывает врожденной. Первые признаки у детей могут быть замечены в возрасте 9-10 месяцев.
В международной классификации болезней МКБ–10 Офтальмоплегия имеет коды:- Внутриядерная офтальмоплегия H51.2
- Полная (наружная) офтальмоплегия H49.3
- Прогрессирующая наружная офтальмоплегия H49.4
- Прогрессирующая надъядерная офтальмоплегия G23.1.
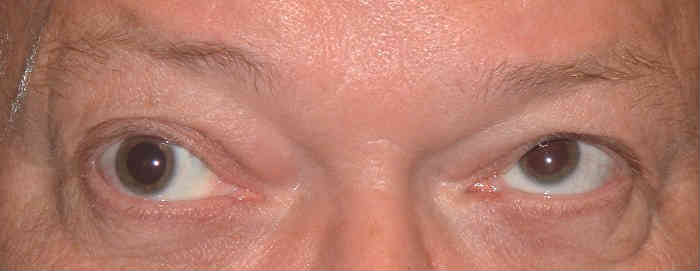
Причины офтальмоплегии
К основным причинам, провоцирующим появление офтальмоплегии можно отнести:
- Интоксикация организма, тяжелой степени. Болезнь часто возникает на фоне приема барбитуратов в больших объемах. Если у пациента были продолжительные контакты с тяжелыми металлами. К примеру, свинцом. Либо после отравлений алкогольного или наркотического типа.
- Патологические процессы, протекающие в головном мозге. В этом случае заболевание провоцирует инсульты, энцефалиты. Причиной развития паралича глазных мышц могут выступать и заболевания, поражающие миелиновую оболочку нейронов. К примеру, рассеянный склероз и болезнь Девика. Офтальмоплегию может вызвать и получение травм черепно-мозгового типа.
- Нарушения в работе эндокринной системы. В данной ситуации сбои в функционировании глазных мышц связаны с гормональным дисбалансом. Зачастую он провоцирует развитие патологических процессов, влияющих на появление офтальмоплегии. Так, на фоне сахарного диабета и заболеваний щитовидной железы может проявиться паралич глазных мышц.
- Болезни митохондриальной природы. Изменения в ДНК митохондрий может спровоцировать возникновение офтальмоплегии. Паралич, влияющий на работу глазных мышц, не редко выступает сопутствующим заболеванием при возникновении миастении.
- Опухоли различной степени тяжести. Офтальмоплегию могут вызывать и новообразования. Наибольшим риском обладают опухоли,расположенные в зоне пещеристого синуса либо в верхней глазничной щели.
- Болезни инфекционной природы. Так, паралич, затрагивающий мышечные, ткани глаза, можно быть спровоцирован ботулизмом, дифтерией либо столбняком. Более редкие случаи возникновения офтальмоплегии зафиксированы при постановке диагностировании туберкулеза либо сифилиса нервной системы.
Классификация офтальмоплегии
Основная классификация офтальмоплегии связана с типом мышц, которые были поражены возникшей патологией.
Выделяют следующие формы:- Наружная офтальмоплегия. Данный тип заболевания поражает внешнюю часть мышечных тканей глазного яблока. В результате оно замирает в одном положении либо двигается с большим трудом.
- Внутренняя офтальмоплегия. Паралич проявляется в результате дисфункции внутренних глазных мышц, отвечающих за работу цилиарного тела и радужки.
- частичная офтальмоплегия, провоцирует нарушения определенных движений глазного яблока, так как поражается лишь один тип мышц;
- полная офтальмоплегия, характеризуется вовлеченностью в патологический процесс всех типов глазных мышц, считается наиболее тяжелой формой.
- Надъядерная офтальмоплегия. Паралич возникает из-за расположения патологии на уровне полушарий головного мозга. В результате расстройства мозговой активности возникает сбой в функционировании мышц, обеспечивающих движение глаз. Как правило, при подобном типе офтальмоплегии возникает потеря полной подвижности.
- Межъядерная офтальмоплегия. Характеризуется сбоями в передаче импульсов к нервам. В результате пациент теряет способность смотреть в определенную сторону, так как движения глазных яблок не скоординированы.
- одностороннюю, затрагивающую один глаз;
- двустороннюю, при данном типе паралич поражает оба глаза.
- Врожденный вид офтальмоплегии. Этот тип часто сопровождается другими патологиями, затрагивающими развитие зрительного аппарата. К примеру, дополнительно может быть диагностировано наличие эпикантуса или расщепления века.
- Приобретенную форму. Приобретенный паралич глазных мышц имеет острое течение.
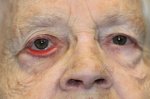
Симптомы офтальмоплегии
Для офтальмоплегии характерны следующие клинические симптомы:
- мидриаз, увеличение зрачков глаза;
- снижение двигательной функции глазного яблока, она может отсутствовать вовсе или быть сильно ограничена;
- возникновение сильных отеков области, прилегающей к глазному яблоку;
- наличие болевых ощущений;
- значительное ухудшение остроты зрения;
- предметы раздваиваются в глазах;
- глазное яблоко сильно выпячивается;
- возникает сильный птоз верхних век;
- отсутствие реакции зрачков на источник света.
Диагностика офтальмоплегии
На первичном осмотре выявляются внешние признаки заболевания. К примеру, расширенные зрачки, отеки или асинхронные движения глазных яблок. Однако для правильной постановки диагноза и назначения соответствующего лечения офтальмоплегии необходимо провести ряд обследований, затрагивающих состояние зрительного аппарата.
Среди основных прописываемых обследований:- Периметрия. В ходе обследования выявляются границы поля зрения. У обследуемых с наружной формой офтальмоплегии они сильно сужены.
- КТ головного мозга. С помощью этого обследования можно зарегистрировать опухоли или новообразования, затрагивающие область мозг и внутренние полости глазниц.
- УЗИ органов зрения. С этого обследования можно выявить изменения глазных яблок, имеющие локальную природу. Кроме того, оно дает возможность оценить состояние орбитальной полости.
- Визометрия. Данное исследование заключается в определении степени остроты зрения. Офтальмологи назначают его для прохождения пациентам, так как снижение зрительной функции может указывать на наличие заболевания, имеющего внутреннюю форму.
- Прозериновая проба. Данный вид обследования дает возможность получить результаты за непродолжительный промежуток времени. Эффективность введенного препарата позволяет сделать выводы уже спустя 40 минут после исследования. Отрицательный результат будет свидетельствовать о присутствии офтальмоплегии. В этом случае двигательная активность мышц останется на прежнем уровне. У обследуемого будет наблюдаться отсутствие реакции на световое воздействие и выраженный птоз.
- Ангиография головного мозга. Обследование позволяет выявить патологические процессы, негативно влияющие на состояние сосудов. К примеру, аневризмы, артерииты или тромбозы.
- Рентгенография черепа. Позволяет сделать выводы о состоянии костей черепа и пазух носа. Если присутствуют травмы, то они будут выявлены.
Кроме того, если были выявлены опухоли, то показано посещение онколога, он назначит дальнейшие исследования. Если патология имеет выраженную неврологическую природу, то необходим осмотр невролога. Этот специалист увеличит спектр диагностических процедур необходимых для определения правильной схемы лечения. Если врач-офтальмолог подозревает присутствие офтальмоплегии митохондриальной природы, то дополнительно проводятся молекулярно-генетические исследования. В этом случае часто назначается биохимическая диагностика.
{banner_gorizontalnyy2}Лечение офтальмоплегии
Лечение любой формы офтальмоплегии включает устранение болезни, спровоцировавшей развитие паралича мышечных тканей глаза. Кроме того, лечебные процедуры направлены на активизацию функций нервных и мышечных тканей. Как правило, всем пациентам с наличием офтальмоплегии прописывают употребление витаминов группы B и C. Помимо этого в терапию обязательно включают препаратов, способствующих улучшению активности нервных клеток.
В основном терапевтическая схема включает три этапа:- Медикаментозный. Классическую систему лечения обычно используют на офтальмоплегии, имеющую инфекционную природу. При диагностировании заболевания подобного типа необходимо использование целого комплекса терапевтических мер. Для устранения патологических процессов, вызванных воспалениями, применяют нестероидные препараты, обладающие антифлогистическим эффектом. Для повышения тонуса мышц назначают прием антихолинэстеразных лекарств. Если диагностирована офтальмоплегия, имеющая эндокринную природу, то показано гормональное лечение. Зачастую для местного применения прописывают глюкокортикостероиды.
- Хирургический. Операционное вмешательство показано, если паралич глазных мышц был вызван новообразования различного типа. Причем хирург не только устранит опухоль, ставшую причиной развития офтальмоплегии, но и восстановит мышечную активность органов зрения. Кроме того, вмешательства часто проводят для устранения последствий травм черепно-мозгового типа, спровоцировавших замирание глазного яблока. Используют хирургию и в косметических целях. К примеру, для подрезания века после сильного птоза.
- Аппаратный. Как правило, не используется без применения медикаментозного или хирургического лечения, так ка является вспомогательной терапевтической методикой. Применение аппаратных способов лечения позволяет значительно повысить эффективность медикаментозных и операционных мер. Зачастую аппаратные методики используют после вмешательств различного типа в качестве реабилитации. Назначение электрофореза, иглорефлексотерапии и фонофореза, позволяет улучшить тонус мышц и устранить их спазм.
Если заболевание имеет митохондриальную природу, то терапия проводиться экспериментальными методиками. К примеру, пациенту могут прописывать препараты янтарной кислоты или Цитохром С. В некоторых случаях назначаться картинин и никотинамид.
Осложнения офтальмоплегии
Если лечение не было проведено или начато на тяжелой стадии, то может проявиться ряд серьезных осложнений. Так, пациенты с офтальмоплегией чаще других страдают болезнями инфекционной и воспалительной природы. Патологические процессы, поражающие органы зрения, вызваны сбоями в работе слезных и мейбомиевых желез.
К основным последствиям неправильной или несвоевременной терапии можно отнести:- падение остроты зрения, различной степени тяжести;
- нарушение аккомодации;
- кератит;
- блефарит;
- экзофтальм, если поражен глазодвигательный нерв;
- конъюнктивит;
- ксерофтальмия;
- нарушение равновесия и другие проблемы, сопряженные с ориентированием в пространстве;
- выраженная асимметрия лица;
- нистагм, при межъядерной офтальмоплегии.
Профилактика офтальмоплегии
Особых профилактических мер офтальмоплегии разработано не было. Советы по предупреждению заболевания сводятся к повышению сопротивляемости организма, и снижении контакта с веществами, способными вызывать интоксикацию. Кроме того, необходимо проходить своевременное лечение при заболеваниях инфекционной природы, не запуская их до тяжелых стадий. При первых неприятных симптомах в области органов зрения необходимо посетить врача. Пренебрежение этим правилом ведет к развитию серьезных осложнений.

unit 401 235 Milligan Dr